- Аппарат ИВЛ для новорожденных INFANT FLOW SIPAP
- Аппарат ИВЛ CareFusion Infant Flow Sipap для детей и новорождённых
- Приоритет самостоятельного дыхания
- Многоуровневая система тревог
- Мобильность и эргономичность
- Неинвазивная вентиляция INFANT FLOW SIPAP
- Проведение СИПАП (CPAP)-терапии в домашних условиях
- Общая информация
- Проведение СРАР-терапии в домашних условиях
- Побочные эффекты CPAP-терапии
- Клаустрофобия (боязнь закрытых пространств) или боязнь маски
- Дискомфорт от маски: раздражение кожи, особенно в области спинки носа
- Утечки воздуха из-под маски
- Утечки воздуха через рот
- Сухость слизистых оболочек носа, ротовой полости и глотки
- Насморк
- Заложенность носа
- Кашель
- Раздражение глаз, конъюнктивит
- Головная боль
- Вздутие живота
- Дискомфорт в грудной клетке (ощущение распирания, мышечные боли из-за увеличения работы дыхательной мускулатуры)
- Маска непроизвольно снимается во время сна
- Субъективное ощущение нехватки воздуха из-за недостаточного потока воздуха
- Субъективное ощущение затруднения дыхания из-за избыточного потока воздуха
- Ухудшение храпа
- Острая респираторная инфекция
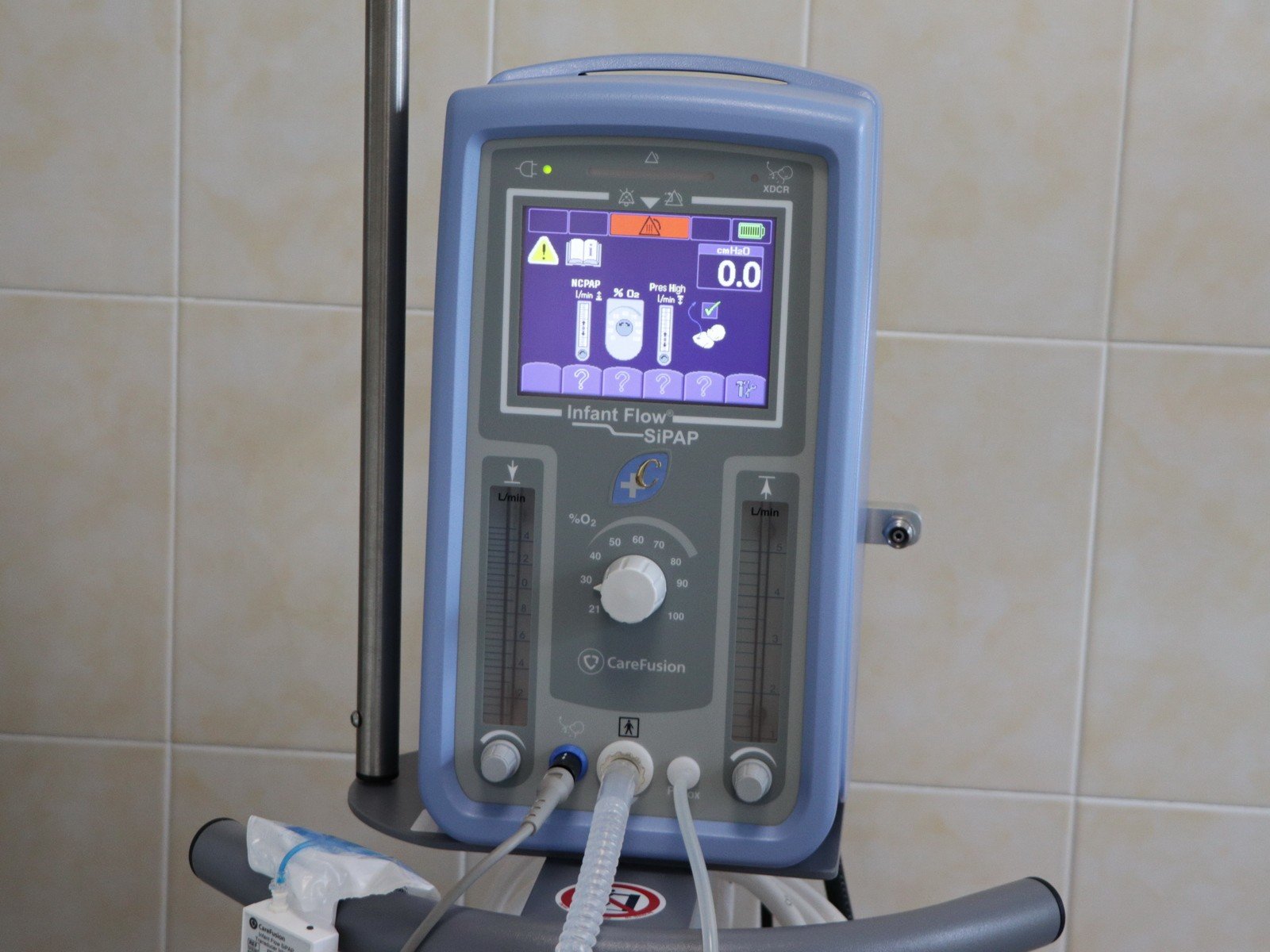
Аппарат ИВЛ для новорожденных INFANT FLOW SIPAP

Принципиально новый тип аппарата для новорожденных реализует одновременно несколько способов респираторной поддержки пациентов с дыхательной недостаточностью: традиционный СРАР (самостоятельное дыхание с постоянным положительным давлением) и неинвазивную вентиляцию легких через специальные назальные канюли или специальную лицевую маску. Оценка адаптационных возможностей новорожденных групп высокого риска (с признаками РДС, пневмонии, ателектазов, аспирационного синдрома и других респираторных расстройств) и выбор метода дыхательной поддержки является важнейшей задачей врача в родильном зале.
Именно правильная и своевременно начатая вентиляционная поддержка позволяет достичь нормального и стабильного ФОЕ, определяет прогноз в развитии таких осложнений РДС как бронхолегочная дисплазия и хронические заболевания легких у новорожденных с низкой массой тела до 500 г. Система «Infant Flow» очень просто и безопасно позволяет врачу избавится от сомнений (интубировать или нет) и легко организовать дыхательную поддержку.
К настоящему времени, основываясь на 35-летнем мировом опыте применения таких систем, специалистами сделан однозначный вывод – оснащение родильных лечебных учреждений и широкое использование систем СРАР значительно улучшает выживаемость и резко снижает количество осложнений от ИВЛ у новорожденных с низкой массой тела и признанной дыхательной недостаточностью.
Генератор «Infant Flow» имеет уникальное запатентованное устройство, которое работает в гармонии с дыханием самого ребенка. Реакция системы мгновенна благодаря жидкостной логике, находящейся в генераторе, в то время как системное сопротивление и дополнительная работа дыхания пациента значительно снижается по сравнению с другими системами CPAP.
- Аппарат с LCD тач скрин дисплеем, отображающий колебания давления/временные диаграммы
- Наличие специального запонтентованного генератора, через который осуществляется подача кислородно-воздушной смеси в дыхательные пути пациента и который поддерживает давление в дыхательных путях на постоянном уровне, минимизируя работу дыхания
- Возможность установки двух независимых уровней давления. Активизация высокого уровня задается в зависимости от наличия сигнала апноэ от триггера пациента
- Возможность установки регулируемого времени вдоха
- nCPAP постоянное положительное давление в дыхательных путях на основании заданной врачом величины давления
- BiPhasic – двухфазный режим поддержки дыхания, при котором дыхательные циклы с поддержкой давлением осуществляются в соответствии с заданными показателями времени вдоха, частоты и давления (без обратной связи с пациентом)
- BiPhasic tr – двухфазный режим поддержки дыхания, при котором аппарат с помощью триггера синхронизирован с ритмом дыхания пациента и отвечает на апноэ дополнительной подачей порции воздушной смеси в дыхательные пути, тем самым заставляя пациента дышать
- NCPAP (уровень назального CPAP): 0. 15 см Н2О
- МАР (среднее давление): 0. 15 см Н2О
- PIP (инспираторное давление): 0. 15 см Н2О
- РЕЕР (положительное давление в конце выдоха): 0. 15 см Н2О
- % О2: 21-100%
- Соотношение I:Е
- Частота самопроизвольного дыхания
- Поток низкого уровня давления: 0. 15 л/мин.
- Поток высокого уровня давления: 0. 15 л/мин.
- FiO2: 21. 100%
- Время вдоха: 0,1. 3,0 с
- Частота дыханий: 1. 120 дыханий/мин
- Частота принудительной вентиляции: 1. 80 дыханий/мин.
- Регулировка времени апноэ: 10. 30 с
- Высокая концентрация кислорода
- Низкая концентрация кислорода
- Высокое давление
- Превышение установленного предела давления в дыхательных путях
- Низкое давление
- Низкая частота дыхания
- Апноэ
- Отсутствие или недостаточность подачи газов на входе
- Низкий заряд батареи
Технические характеристики системы:
- Расход потока, л/мин: 1-15
- Кислородно-воздушный смеситель: 21-100%
- Манометр с гистограммой давления 0-12 см Н2О
- Предохранительный клапан повышенного давления: 1-10 см Н2О
- «Система сохранности» и клапан контроля
- Система тревог по давлению вентиляции и подаче кислорода
- Электрическое питание: 100. 230 В
- Встроенный аккумулятор: 12 В
- Время работы от встроенного аккумулятора: до 2 ч
- Размеры: 26×38×23,5 см
- Вес: кг 8,8
Источник
Аппарат ИВЛ CareFusion Infant Flow Sipap для детей и новорождённых
Приоритет самостоятельного дыхания
Модель Infant Flow Sipap специально создана для поддержки в дыхательных путях постоянного положительного давления при минимальной респираторной активности. Уровень давления устанавливается врачом в зависимости от клинической ситуации. Настройки автоматически согласуются с массой пациента для поддержания самостоятельного дыхания или при неинвазивной вентиляции через лицевую маску или назальные канюли. Аппарат имеет модификацию с датчиком сенсорного контроля попыток самостоятельного дыхания. Заданные конфигурации давления сохраняются в случае смены направления потока на выдохе и вдохе. Целью является сохранение и стимуляция самостоятельного дыхания малыша.
Многоуровневая система тревог
Модель Infant Flow Sipap оснащен электронными и техническими тревогами. В программе предусмотрены автоматические (включаются в течение двух минут от начала работы) и ручные настройки. Световая и звуковая индикация предупреждает об изменении состояния пациента и технических проблемах в работе устройства. Тревоги делятся по приоритету на низкие и высокие.
Высокий тревожный приоритет имеют отклонения в показателях вентиляции, проблемы с электропитанием и отключение подачи дыхательной смеси. При сочетании триггеров разного уровня, индикация будет проходить по высокому приоритету. Блокировка экрана при не использовании в течение 2 минут предотвращает случайное изменение настроек. Автоматически разблокируется при срабатывании тревоги.
Мобильность и эргономичность
Компактные размеры аппарат позволяют размещать его максимально близко к пациенту и проводить транспортировку. Небольшой LCD дисплей в режиме реального времени показывает параметры вентиляции в виде графиков и числовых данных. Внутренняя батарея сохраняет работоспособность аппарата в течение 2 часов. За это время возможна безопасная транспортировка пациента.
Аппарат ИВЛ Care Fusion Infant Flow Sipap используется для работы с малышами массой от 0,5 кг.
Применяется в отделениях неонатологии и детской реанимации.
Малый вес и компактность аппарата облегчают транспортировку пациента.
- Модель оснащена запатентованным генератором для поддержания вентиляции в режиме SiPAP;
- Минимальный вес пациента от 0,5 кг;
- Специальный проксимальный неонатальный датчик потока для маловесных детей;
- Система тревог и индикации для быстрого реагирования на изменения показателей вентиляции.
Источник
Неинвазивная вентиляция INFANT FLOW SIPAP
Принципиально новый тип аппарата для новорожденных реализует одновременно несколько способов респираторной поддержки пациентов с дыхательной недостаточностью: традиционный СРАР (самостоятельное дыхание с постоянным положительным давлением) и неинвазивную вентиляцию легких через специальные назальные канюли или специальную лицевую маску.
Оценка адаптационных возможностей новорожденных групп высокого риска (с признаками РДС, пневмонии, ателектазов, аспирационного синдрома и других респираторных расстройств) и выбор метода дыхательной поддержки является важнейшей задачей врача в родильном зале.
Именно правильная и своевременно начатая вентиляционная поддержка позволяет достичь нормального и стабильного ФОЕ, определяет прогноз в развитии таких осложнений РДС как бронхолегочная дисплазия и хронические заболевания легких у новорожденных с низкой массой тела до 500 г.
Система «Infant Flow» очень просто и безопасно позволяет врачу избавится от сомнений (интубировать или нет) и легко организовать дыхательную поддержку.
К настоящему времени, основываясь на 35-летнем мировом опыте применения таких систем, специалистами сделан однозначный вывод — оснащение родильных лечебных учреждений и широкое использование систем СРАР значительно улучшает выживаемость и резко снижает количество осложнений от ИВЛ у новорожденных с низкой массой тела и признанной дыхательной недостаточностью.
Генератор «Infant Flow» имеет уникальное запатентованное устройство, которое работает в гармонии с дыханием самого ребёнка. Реакция системы мгновенна благодаря жидкостной логике, находящейся в генераторе, в то время как системное сопротивление и дополнительная работа дыхания пациента значительно снижается по сравнению с другими системами CPAP.
Источник
Проведение СИПАП (CPAP)-терапии в домашних условиях
Общая информация
Методы создания постоянного положительного давления в дыхательных путях (СРАР-терапия, BIPAP-терапия, TriLevel-терапия) используются для лечения болезни остановок дыхания во сне (медицинский термин – синдром обструктивного апноэ сна [СОАС]) и дыхательной недостаточности во сне. Далее для простоты изложения мы будем использовать термин CPAР-терапия, так как принципиальных отличий в проведении лечения в домашних условиях у этих методов нет. Данный вид лечения обладает высокой эффективностью и уже после первой ночи пациент может почувствовать значительное улучшение качества сна и дневной активности. Однако в ряде случаев рекомендуется пробный курс лечения от 1 до 4 недель для оценки эффективности и приемлемости данного вида лечения. Это, в частности, касается оценки влияния лечения на артериальную гипертонию, учащенное ночное мочеиспускание, импотенцию и ряд других симптомов болезни.
Проведение СРАР-терапии в домашних условиях
«Золотым правилом» считается использование аппарата каждую ночь в течение всего времени сна. При тяжелых формах болезни пациенты чаще всего соблюдают этот режим. При этом отмечается как улучшение качества сна, так и дневной активности.
При легких и средних формах болезни раздражающий эффект от маски и потока воздуха иногда может несколько ухудшать качество сна, хотя при этом отмечается четкий положительный эффект в отношении дневной активности и ряда других симптомов заболевания. В этой ситуации можно рекомендовать два подхода:
1.Использовать аппарат ежедневно в течение первых 3-4 часов сна, когда наблюдается наиболее глубокий сон и внешние раздражители практически не беспокоят. А под утро, когда сон становиться более поверхностным, маску можно снять и спать уже без нее. При этом положительный эффект лечения (уменьшение интенсивности храпа и количества остановок дыхания) сохраняется в течение остатка ночи.
2.Использовать аппарат с перерывами. Аппарат может применяться в те дни, когда накопилась усталость или необходимо выспаться за более короткое время. Особенно важно проводить аппаратное лечение, если накануне вечером была принята существенная доза алкоголя (больше 100 г водки) или снотворный препарат. При прерывистом лечении желательно использовать аппарат не менее 50% ночей, особенно в тех случаях, когда имеются сопутствующая гипертония или другие сердечно-сосудистые заболевания.
Аппарат СРАР следует размещать на массивном, неподвижном основании, что способствует уменьшению шума от его работы. Не следует располагать аппарат вблизи (менее 2 м) кондиционеров, увлажнителей воздуха, отопительных или вентиляционных систем.
Побочные эффекты CPAP-терапии
Клаустрофобия (боязнь закрытых пространств) или боязнь маски
1.Использовать носовые канюли для уменьшения ощущения закрытого пространства.
2.Спать в комнате с открытыми дверями.
3.Использовать успокаивающие/снотворные препараты, особенно в начальный период проведения СРАР-терапии.
4.Применять десенсибилизирующее лечение:
Носить маску дома в процессе бодрствования и выполнения обычных вечерних дел в течение приблизительно одного часа ежедневно. Если Вы сможете выполнять данную процедуру без беспокойства в течение последовательных пяти дней, перейти к Шагу 2.
Подсоединить маску к шлангу и аппарату для CPAP -терапии . Включить аппарат и дышать через маску в течение одного часа отдыхая или смотря телевизор. Если Вы сможете выполнять данную процедуру без беспокойства в течение последовательных пяти дней, перейти к Шагу 3.
Установить днем определенное время для сна и спать в течение одного часа с включенным аппаратом. Если Вы сможете выполнять данную процедуру без беспокойства в течение последовательных пяти дней, перейти к Шагу 4.
Шаг 4
Спать ночью в течение 4-5 часов с включенным аппаратом. Если Вы можете выполнять данную процедуру без беспокойства в течение последовательных пяти дней, перейти к Шагу 5.
Шаг 5
Проводить CPAP- терапию в течение всего ночного сна.
Дискомфорт от маски: раздражение кожи, особенно в области спинки носа
1.Проверить правильность подбора размера маски. Обычно меньшие размеры масок лучше переносятся.
2.Проверить правильность установки фиксатора или прокладки, обеспечивающих степень прижатия маски к спинке носа.
3.Отрегулировать натяжение фиксирующих ремней с целью снижения давления на спинку носа.
4.Разместить хлопчатобумажные прокладки (кружочки для снятия макияжа) в области контакта маски со спинкой носа.
5.Использовать другие типы масок.
6.Использовать носовые канюли.
7.Рассмотреть вопрос об изготовлении индивидуальной маски.
8.Рассмотреть возможность аллергии на силикон. В данном случае можно использовать более старые виниловые маски.
Утечки воздуха из-под маски
1.Проверить правильность установки маски и ее размера. Обычно меньшие размеры масок дают меньше утечек.
2.Проверить правильность установки фиксатора или прокладки, обеспечивающих степень прижатия маски к спинке носа.
3.Отрегулировать натяжение фиксирующих ремней. Желательно обеспечить минимальное прижатие, которое позволит устранить утечки, особенно направленные в глаза. Небольшие утечки в области верхней губы можно игнорировать. Они, как правило, не мешают спать и не снижают эффективности лечения. Слишком сильное прижатие может увеличить утечки и вызвать раздражение кожи.
4.Использовать современные двухслойные типы масок, обеспечивающие минимизацию утечек.
5.При наличии съемных зубных протезов не снимать их на ночь, что может улучшить фиксацию маски и уменьшить риск утечек.
6.Убедиться в адекватности установленного на аппарате лечебного давления (чтобы оно не было слишком высоким).
7.Применять аппарат с автоматической настройкой лечебного давления ( Auto – CPAP ) или аппарат с двухуровневым положительным давлением.
Утечки воздуха через рот
1.Подбирать минимальное эффективное давление, которое позволяет устранить симптомы СОАС.
2.Применять Auto – CPAP или аппарат с двухуровневым положительным давлением.
3.Обеспечить нормальное носовое дыхание (см. раздел «Заложенность носа»).
4.Применять устанавливаемый в дыхательный контур нагреваемый увлажнитель воздуха.
5.Соблюдать латеральную (на боку)позицию во время сна.
6.Применять специальные подбородочные ремни, фиксирующие нижнюю челюсть в закрытом положении.
7.Применять носоротовые маски.
Сухость слизистых оболочек носа, ротовой полости и глотки
1.Применять комнатный увлажнитель воздуха.
2.Применять устанавливаемый в дыхательный контур нагреваемый увлажнитель воздуха.
4.Обеспечить нормальное носовое дыхания (см. раздел «Заложенность носа»).
5.Устранить утечки воздуха через рот (см. раздел «Утечки воздуха через рот»).
Насморк
1.Отрегулировать установку маски, так как ее плохая фиксация может приводить к раздражению носа и насморку.
2.Применять интраназально деконгестант. Длительность применения должна составлять не более 3-5 дней.
3.Применять интраназально гормональные препараты в виде ингаляторов курсом 20-30 дней.
4.Установить дополнительный гипоаллергенный фильтр в аппарат для CPAP- терапии . Это особенно полезно при сопутствующем поллинозе.
5.Использовать пероральные или назальные формы антихолинергических препаратов.
Заложенность носа
1.Использовать для промывания носа солевой раствор (1-2 г соли на 100 мл воды). Набрать раствор в пипетку и залить в каждую половину носа 1-3 раза. Прочистить нос. Повторить до возобновления носового дыхания.
2.Применять интраназально деконгестант. Длительность применения должна составлять не более 3-5 дней.
3.Использовать механические приспособления, расширяющие просвет носовых ходов, например, носовые наклейки Breathе Right, фирмы 3М, США.
1.Проконсультироваться с ЛОР-врачом на предмет выявления полипов, искривления носовой перегородки или другой патологии, требующей хирургической коррекции.
2.Применять комнатный увлажнитель воздуха.
3.Применять устанавливаемый в дыхательный контур нагреваемый увлажнитель воздуха.
4.Использовать интраназально гормональные препараты в виде ингаляторов курсом 20-30 дней.
5.Установить дополнительный гипоаллергенный фильтр в аппарат для CPAP- терапии . Это особенно полезно при сопутствующем поллинозе.
6.Использовать внешний механический расширитель просвета носовых ходов (Breath e Right).
Кашель
1.Применять комнатный увлажнитель воздуха.
2.Применять устанавливаемый в дыхательный контур нагреваемый увлажнитель воздуха.
Раздражение глаз, конъюнктивит
1.Устранить утечки из-под маски (см. раздел «Утечки воздуха из-под маски»).
2.Использовать матерчатые “шторки” для глаз.
3.Проводить лечение развившегося конъюнктивита по общепринятым схемам.
Головная боль
1.Проверить правильность крепления маски (слишком тугая натяжка может провоцировать головную боль).
2.Уточнить, не является ли головная боль признаком рецидива СОАС.
Вздутие живота
1.Использовать специальную контурную подушку с поддержкой шейного отдела позвоночника с целью обеспечения параллельного положения головы по отношению к туловищу. Это способствует увеличению просвета дыхательных путей и более свободному поступлению воздуха в трахею, а не в пищевод.
2.Избегать приема лекарственных средств и пищевых продуктов, которые уменьшают тонус нижнего пищеводного сфинктера (кофе, алкоголь).
3.Применять Auto – CPAP или аппарат с двухуровневым положительным давлением.
4.Проверить адекватность установки лечебного давления (чтобы оно не было слишком высоким).
Дискомфорт в грудной клетке (ощущение распирания, мышечные боли из-за увеличения работы дыхательной мускулатуры)
1.Применять Auto – CPAP или аппарат с двухуровневым положительным давлением.
2.Решить вопрос о снижении лечебного давления (при этом может несколько снизиться эффективность лечения, но увеличиться его приемлемость).
Маска непроизвольно снимается во время сна
1.Минимизировать дискомфорт от маски.
2.Провести короткий пробный курс лечения успокаивающими/ снотворными препаратами.
3.Использовать приборы для CPAP -терапии с сигнализацией отсоединения маски.
Субъективное ощущение нехватки воздуха из-за недостаточного потока воздуха
1.Подобрать исходное комфортное давление.
2.Не использовать функцию постепенного повышения давления (сразу начинать лечение с «рабочего» давления).
3.Обеспечить нормальную проходимость дыхательных путей (см. раздел «Заложенность носа»).
4.Проверить работу аппарата на предмет технической поломки.
Субъективное ощущение затруднения дыхания из-за избыточного потока воздуха
1.Использовать функцию постепенного повышения давления до рабочего уровня.
2.Обеспечить нормальную проходимость дыхательных путей (см. раздел «Заложенность носа»).
3.Применять Auto – CPAP или аппарат с двухуровневым положительным давлением.
4.Решить вопрос о снижении лечебного давления (улучшение приемлемости за счет некоторого снижения эффективности).
5.Проверить работу аппарата на предмет технической поломки.
Ухудшение храпа
1.Провести контрольное полисомнографическое исследование для уточнения адекватности лечебного давления. Ухудшение храпа может указывать на прогрессирование СОАС, например, при прибавке массы тела.
2.Уточнить, не развилась ли инфекция верхних дыхательных путей, что может привести к временному возобновлению храпа. Лечение проводится по обычным схемам.
3.Проверить работу аппарата на предмет технической поломки.
Острая респираторная инфекция
1.При легкой или умеренной форме СОАС временно отменить СРАР-терапию на 3-5 дней.
2.При тяжелой форме СОАС можно продолжать CPAP -терапию , но при этом необходимо обеспечить свободное носовое дыхание (см. раздел «Заложенность носа»).
3.Каждый день мыть в мыльном растворе маску и трубку.
Источник